A continuación se muestra una vena sana (lado izquierdo) y una vena enferma (lado derecho). La vena enferma sufre de insuficiencia venosa. La insuficiencia venosa es un término médico para la enfermedad de las venas. Uno de los síntomas de la insuficiencia venosa son las venas varicosas.
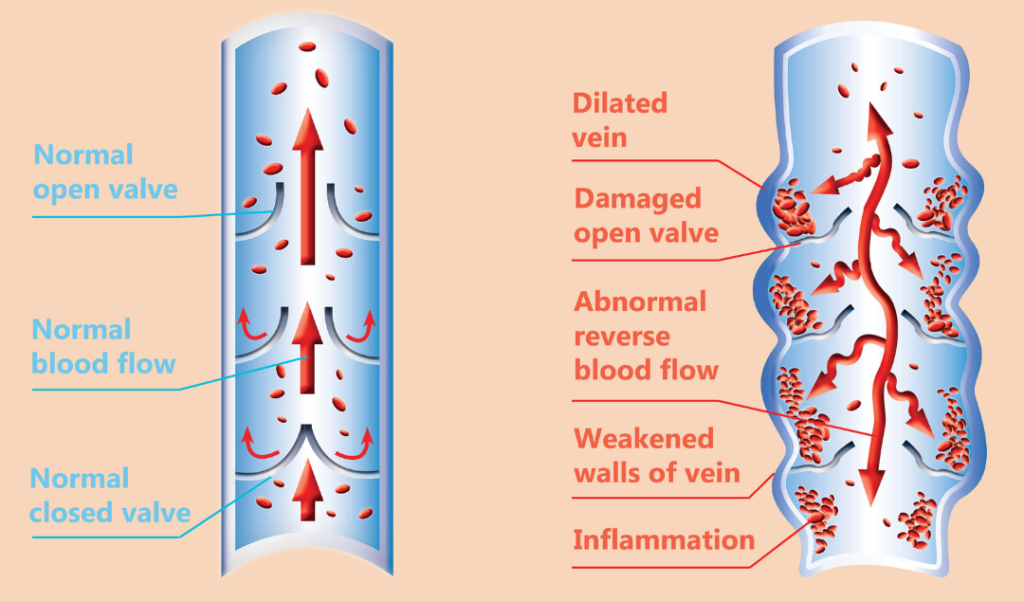
Las venas varicosas son venas abultadas causadas por válvulas que funcionan mal o paredes de venas que han perdido su elasticidad. (1) Con poca elasticidad, las venas ya no pueden bombear sangre de manera efectiva, lo que provoca reflujo o acumulación de sangre en las piernas.
Aproximadamente el 20% de la población adulta mundial tendrá venas varicosas en su vida. (1) Las mujeres son más propensas a las venas varicosas que los hombres. Alrededor de 22 millones de mujeres y 11 millones de hombres entre las edades de 40 y 80 años se ven afectados solo en los EE. UU. (2)
Para algunas personas, las venas varicosas son una molestia antiestética. Para otros, pueden causar calambres en las piernas, dolor, piernas pesadas o cansadas. Este último puede ser un signo de un problema más grave.
A continuación se muestra una lista de los peligros ocultos que pueden causar las venas varicosas si no se tratan.
Table of Contents
TogglePeligros ocultos de las venas varicosas
Edema
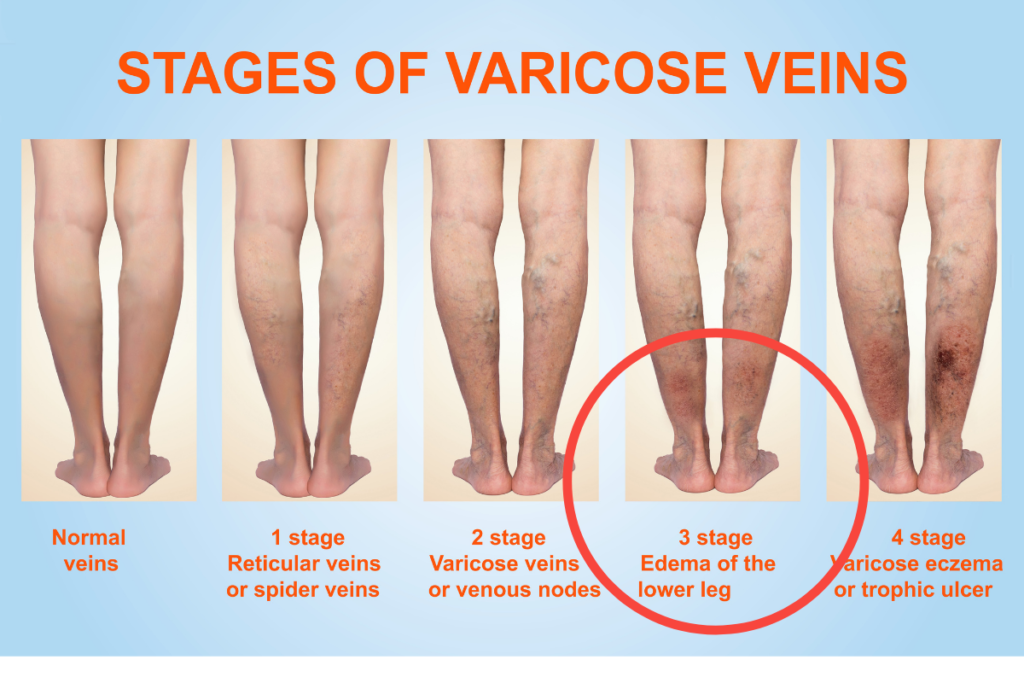
Edema es un término médico para la hinchazón de las piernas. La hinchazón de las piernas puede ocurrir en pacientes con venas varicosas debido a la presión que se acumula dentro de las venas. El líquido de la sangre puede filtrarse al tejido circundante.
Su piel puede incluso filtrar el líquido, que puede aparecer claro o amarillento. Como resultado, esto puede provocar cambios en el color de la piel y endurecimiento de la piel.
Si la hinchazón es lo suficientemente grave, es posible que no pueda ponerse los zapatos.
Eczema varicoso
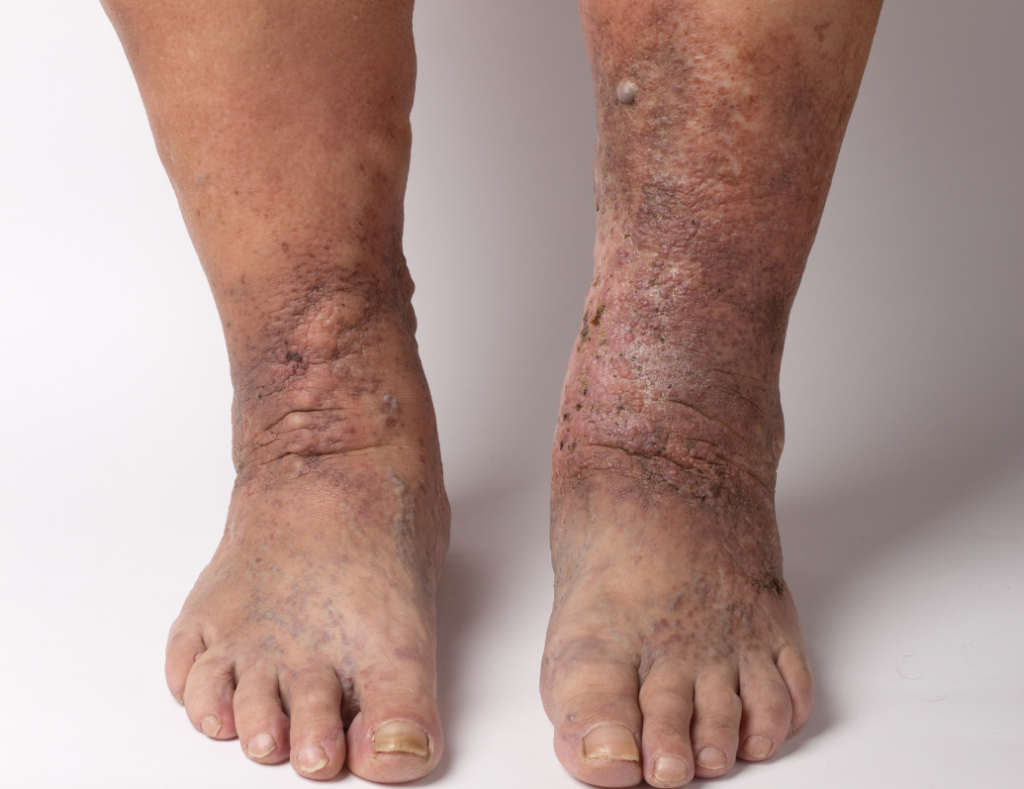
El eczema varicoso es un trastorno de la piel que puede ocurrir en personas que tienen venas varicosas. La piel puede volverse seca, agrietada, brillante y con picazón. Pueden desarrollarse otros síntomas, como llagas moradas o rojas y úlceras venosas en la parte inferior de las piernas.
Cuando el tejido de la piel se estira debido a la hinchazón, esto puede interferir con la capacidad del cuerpo para defenderse de una infección. Las bacterias que están presentes en la superficie de la piel pueden ingresar al cuerpo y pueden causar una infección de la piel llamada celulitis.
La celulitis es una infección de la piel que puede extenderse a otras áreas del cuerpo. Puede causar fiebre alta o escalofríos, náuseas, vómitos, agrandamiento o endurecimiento del área enrojecida, aumento del dolor y entumecimiento. En casos raros, las personas pueden requerir cirugía para eliminar el tejido de la piel muerta.
Hemorragia
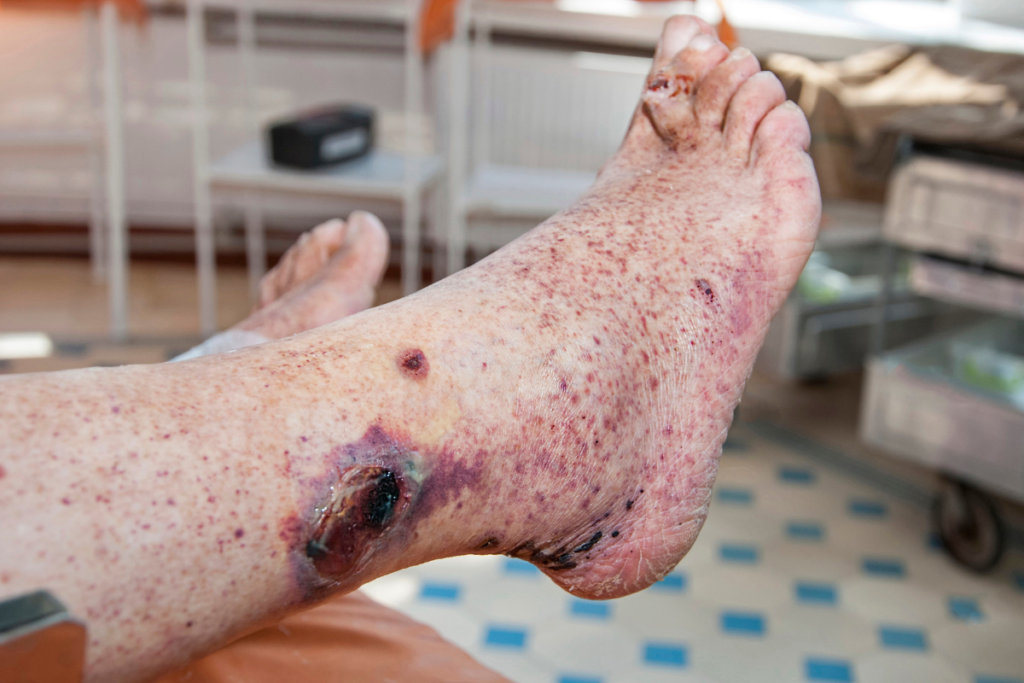
Dado que hay una cantidad más significativa de sangre acumulada debajo de la superficie de la piel, un traumatismo en la pierna, como un corte o un golpe, puede causar una cantidad considerable de sangrado. El sangrado a veces también puede ocurrir espontáneamente.
Los pacientes de edad avanzada pueden tener un mayor riesgo de sangrado espontáneo debido a las venas de paredes delgadas. (3)
Las personas pueden notar el problema por primera vez cuando sienten que la sangre les corre por la pierna. Como resultado, también pueden sentirse débiles. El sangrado puede tardar más de lo habitual en detenerse si la lesión es extensa, lo que puede incluso poner en peligro la vida.
Tal fue el caso de una mujer de 66 años encontrada muerta en su domicilio, rodeada de gran cantidad de sangre. ¿La causa? Sangrado masivo por ruptura de várices. (4)
Tromboflebitis
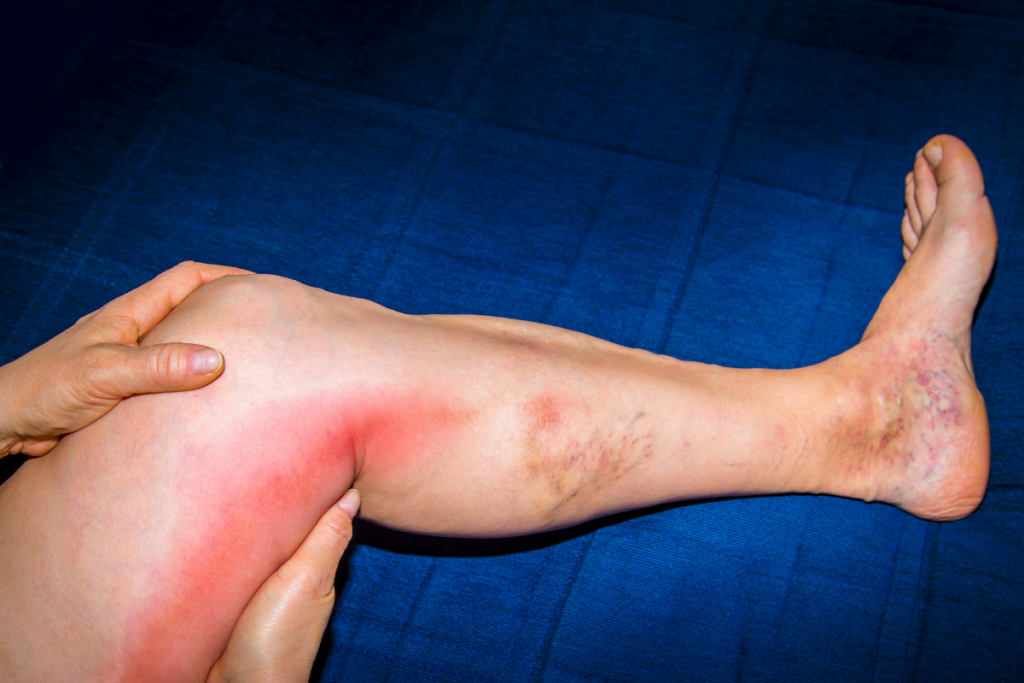
La tromboflebitis es la inflamación de una vena causada por un coágulo de sangre. La tromboflebitis generalmente ocurre en las venas superficiales (venas más cercanas a la piel). Los síntomas pueden incluir hinchazón, dolor o sensibilidad inexplicable en las extremidades, enrojecimiento de la piel y dificultad para caminar.
La mayoría de los episodios de tromboflebitis superficial pueden durar de dos a seis semanas. Si la causa de la tromboflebitis superficial está asociada con venas varicosas, algunas personas pueden tener episodios recurrentes.
En algunos casos, la tromboflebitis puede provocar una trombosis venosa profunda (TVP). Esta condición ocurre cuando el coágulo en la vena superficial se extiende más allá de donde se unen las venas superficiales y las venas profundas.
Embolia pulmonar
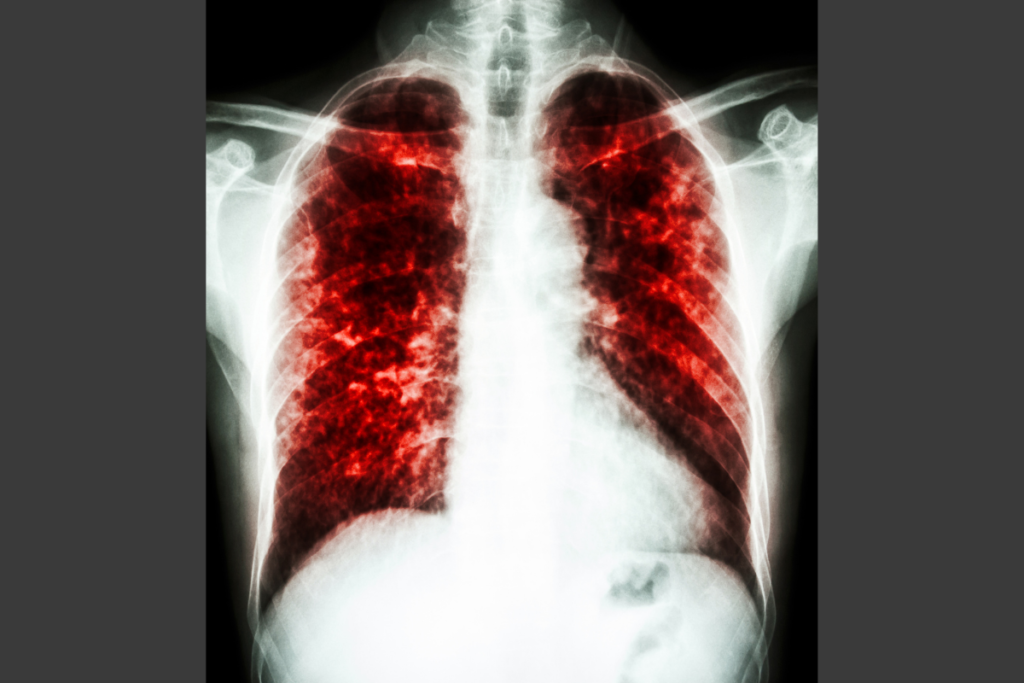
Según un estudio reciente de 425.968 adultos, las venas varicosas aumentan significativamente el riesgo de trombosis venosa profunda. (5)
La trombosis venosa profunda (TVP) ocurre cuando se forma un coágulo de sangre en una o más de las venas profundas de su cuerpo (generalmente en las piernas). La TVP puede causar dolor e hinchazón en las piernas, pero también puede ocurrir sin síntomas.
Si el coágulo de sangre en sus venas profundas se rompe, puede viajar a sus pulmones. Esta condición se conoce como embolia pulmonar.
¿Cómo sucede esto y por qué es mortal? Primero, comprendamos cómo funciona nuestro cuerpo.
La sangre de las piernas primero viaja hasta el corazón. El corazón bombea la sangre a los pulmones a través de las arterias pulmonares.
Las arterias pulmonares son vasos sanguíneos que transportan sangre desde el lado derecho del corazón hasta los capilares de los pulmones. Luego, sus pulmones suministran oxígeno a la sangre.
Si un coágulo de sangre se obstruye en una de las arterias que van del corazón a los pulmones, puede causar un daño grave a los pulmones y privar a los niveles de oxígeno en la sangre.
La falta de oxígeno puede dañar otros órganos de su cuerpo. Si el bloqueo es importante, la embolia pulmonar puede provocar la muerte.
Tratamiento
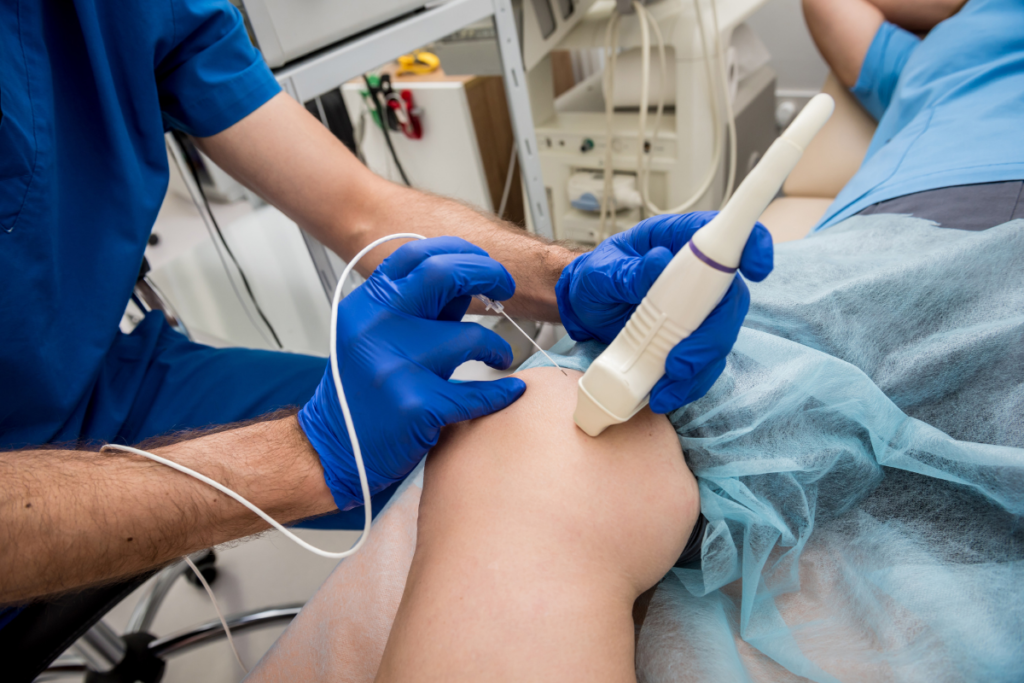
Si usted es una persona que experimenta dolor al caminar, sentarse o pararse, estos pueden ser signos de insuficiencia venosa.
Afortunadamente, la insuficiencia venosa es un problema médico que se puede tratar con un tratamiento seguro y mínimamente invasivo, que no tiene tiempo de inactividad y está cubierto por un seguro.
El primer paso es hacerse un ultrasonido por un ultra-tech vascular que está específicamente capacitado para buscar signos de reflujo venoso (el término médico para las venas que ya no circulan la sangre correctamente).
Si hay reflujo, ablación por radiofrecuencia un especialista en venas puede realizarEste tratamiento no quirúrgico utiliza calor suave para colapsar la vena dañada. La vena colapsada es reabsorbida por el cuerpo y usted vuelve a vivir sin dolor.
Los pacientes informan molestias mínimas y vuelven a sus actividades el mismo día. No esperes más. Tome medidas y evite consecuencias potencialmente dañinas en el futuro.
Vein & Vascular Institute ha tratado con éxito a cientos de personas felices que ya no sienten dolor ni molestias en las piernas.
Para programar una cita con uno de nuestros asesores de salud, haga clic en el enlace a continuación y complete la información.
Alguien de nuestra clínica se comunicará de inmediato y responderá cualquier pregunta que pueda tener.
Reserve una consulta gratuita con un asesor de salud hoy
Referencias
- Antani, M.R., Dattilo, J.B. (2020) Varicose Veins. StatPearls. Treasure Island (FL): StatPearls Publishing https://www.ncbi.nlm.nih.gov/books/NBK470194/
- Piazza, G. (2014). Varicose veins. Retrieved from https://www.ahajournals.org/doi/10.1161/CIRCULATIONAHA.113.008331#:~:text=Approximately%2023%25%20of%20US%20adults%20have%20varicose%20veins.&text=If%20spider%20telangiectasias%20and%20reticular,men%20and%2085%25%20of%20women.&text=Generally%20more%20common%20in%20women,of%2040%20to%2080%20years.
- Nicholls SC. Sequelae of untreated venous insufficiency. Seminars in interventional radiology. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3036289/#r22162-6. Published September 2005.
- Fragkouli, Kleio, et al. “Unusual death due to a bleeding from a varicose vein: a case report.” BMC Research Notes, vol. 5, no. 1, 2012.https://bmcresnotes.biomedcentral.com/articles/10.1186/1756-0500-5-488.
- Shyue-Luen Chang, M. (2018, February 27). Varicose veins and Incident venous Thromboembolism (VTE) or PERIPHERAL artery Disease (PAD). Retrieved May 10, 2021, from https://jamanetwork.com/journals/jama/article-abstract/2673551
